¿Cuánto debe durar el tratamiento de la osteoporosis posmenopáusica?
Dr. Pedro Jesús Rozas Moreno | Endocrinología y Nutrición
Hospital General Universitario de Ciudad Real, Ciudad Real
En los últimos años ha habido un gran debate sobre la duración y secuencialidad idóneas del tratamiento antiosteoporótico. Esta controversia ha surgido por diferentes motivos: las posibles complicaciones del uso prolongado con bifosfonatos (BP), las diferencias en el efecto residual de las distintas moléculas tras su suspensión, así como, la limitación cronológica de la evidencia disponible de los ensayos clínicos. En la Figura 1 se recogen las recomendaciones de la SEIOMM en el tratamiento a largo plazo de la osteoporosis posmenopáusica.
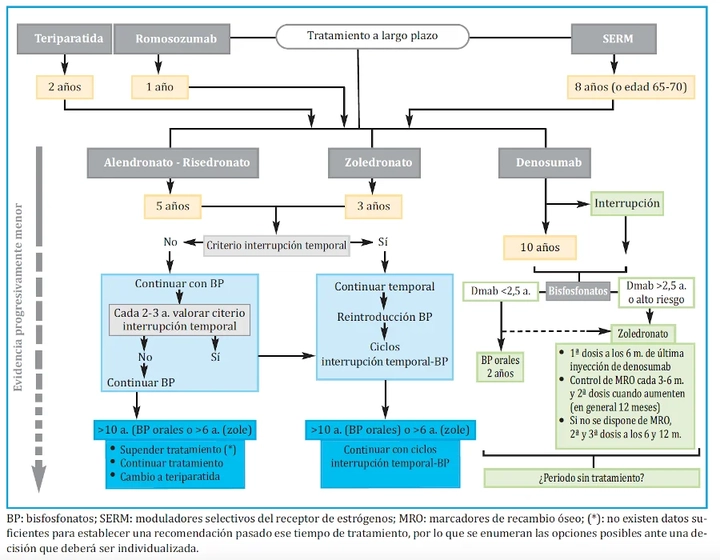
Las pacientes tratadas con bifosfonatos deben evaluarse a los 3 (zoledronato) o 5 años (bifosfonatos orales) de tratamiento. Tras dicha evaluación, el tratamiento debe mantenerse (con el mismo fármaco o con otro) si se dan alguna de las siguientes circunstancias:
a. Densidad de masa ósea en cuello de fémur inferior a ‐2,5 T score DS
b. Aparición de fracturas por fragilidad en los 3‐5 años anteriores a la evaluación
c. Algunos expertos recomiendan también mantener el tratamiento si la paciente tiene antecedentes de fractura de cadera o vertebral en algún momento de la vida1
Dichas recomendaciones derivan de los resultados del estudio FLEX (prolongación a 10 años del estudio FIT con aledronato) y del estudio Horizon con zoledronato a 6 años, en los cuales, las mujeres con mayor riesgo de fracturas se benefician de continuar el tratamiento. Se recomienda, por tanto, el inicio de vacaciones terapéuticas en aquellas pacientes con DMO superior a -2,5 T score DS en cuello femoral y sin antecedentes de fracturas tras 3 años de tratamiento con zoledronato o 5 años con aledronato. La suspensión temporal de los bifosfonatos no es igual al alta de la paciente sin seguimiento posterior. Un porcentaje significativo vuelven a incrementar su riesgo de fractura y nos veremos obligados a reiniciar el tratamiento antiosteoporótico. La duración de la suspensión, el protocolo de estudio a seguir (marcadores de remodelado, DMO), así como, los criterios para reiniciar la terapia no están del todo establecidos. Parece lógico pensar que la presencia de una nueva fractura por fragilidad debe ser un factor determinante, de igual forma, la DMO con un T-score inferior o igual a -2 o -2,5 y/o un incremento significativo de los marcadores de remodelado pueden ser otros factores a tener en cuenta.
Existe una controversia actual sobre la duración del tratamiento con denosumab. Algunos autores plantean su suspensión a los 5‐10 años del inicio del tratamiento. Sin embargo, la ausencia de efecto residual y el posible efecto rebote tras su retirada, hacen que algunos autores recomienden continuarlo de manera indefinida. En todo caso, tras su suspensión es indispensable administrar un bifosfonato. Actualmente no está definida qué pauta es la más idónea pero un reciente consenso recomienda:
- Diferenciar a los pacientes según hayan recibido denosumab más o menos de 2,5 años previamente a la interrupción
- En caso de persistir riesgo alto de fractura, se recomienda continuar con denosumab hasta 10 años
-
Si se considera la interrupción:
- si la duración de denosumab fue inferior a 2,5 años, se recomiendan bisfosfonatos orales (alendronato) durante 2 años o zoledronato iv como alternativa
- si la duración de denosumab fue superior a 2,5 años, se recomienda zoledronato iv durante 1-2 años. Se recomienda administrar la primera dosis al suspender denosumab (es decir, a los 6 meses de la última dosis) y repetirla cuando se detecten elevaciones de los marcadores, en general a los 6 o 12 meses. Si no se dispone de determinaciones de marcadores, se podría repetir la administración de zoledronato a los 6 y a los 12 meses de la anterior y considerar individualmente la necesidad de nuevas dosis
Los moduladores selectivos de los receptores estrogénicos (raloxifeno y bazedoxifeno) se pueden mantener hasta 8 años siempre y cuando el riesgo de fractura de cadera o de enfermedad tromboembólica no sea elevado, en general, no más allá de los 65-70 años. Su efecto residual es limitado y obliga a plantear la necesidad de un tratamiento secuencial tras su retirada.
El tratamiento con teriparatida y romosozumab (pendiente de comercialización en España) debe mantenerse 24 y 12 meses respectivamente. Tras finalizar ambos tratamientos se recomienda la administración de fármacos antirresortivos potentes. La secuencialidad con denosumab parece ser la opción con mayor ganancia en términos de DMO. Esta secuencia es la preferida ya que permite el uso inicial de un anabólico/dual seguido de un antirresortivo. Sin embargo, no es nada infrecuente en la práctica clínica que se plantee la necesidad de iniciar un tratamiento anabólico/dual en pacientes que reciben previamente un fármaco antirresortivo (BP o denosumab). Es conocido que el tratamiento previo con bifosfonatos minimiza y enlentece la ganancia de DMO, especialmente en cadera y radio distal, asociada al tratamiento con teriparatida, sin embargo, la reducción del riesgo de fracturas no parece verse comprometida. El cambio de bifosfonato a romosozumab, induce una mayor ganancia de DMO que lo acontecido con teriparatida. El inicio de teriparatida tras denosumab no se recomienda porque conlleva una disminución transitoria de la DMO. No se recomienda en el momento actual el tratamiento combinado de la osteoporosis posmenopáusica, sin embargo, en casos especiales por su gravedad es planteable de forma individualizada el uso combinado de teriparatida con denosumab o zoledronato.
Bibliografía y referencias:
