La transición al alta hospitalaria en el paciente con diabetes
En el proceso de transición al alta desde el medio hospitalario al ambulatorio hay dos conceptos a considerar. Por un lado está la CONTINUIDAD DE LA ATENCIÓN, más relacionado con la perspectiva del paciente. Es el modo en que el paciente experimenta la coherencia y la conexión de la atención a lo largo del tiempo, resultado del flujo de información, habilidades interpersonales y coordinación de la atención. Por otro, la COORDINACIÓN DE LA ATENCIÓN MÉDICA, que es una perspectiva de los proveedores, de la interacción entre proveedores y de la forma en que ésta es experimentada por ellos. Una buena coordinación debe contemplar la continuidad informativa, asistencial y referencial entre profesionales y pacientes o cuidadores y entre los propios profesionales.
La situación ideal sería aquella en que la atención fuera experimentada con continuidad por parte del paciente y con coordinación por parte de los proveedores.
Antes del alta. El paciente en el hospital
La correcta transición al alta debe iniciarse ya en el hospital. El alta hospitalaria de una persona con diabetes mellitus (DM) debe estructurarse y planificarse con al menos 48 horas de antelación (nunca menos de 24 horas). El régimen terapéutico al alta debe adaptarse tanto a la situación clínica como a las comorbilidades, con el objetivo de plantear un “tratamiento centrado en el paciente”, por lo que va a depender de ingestas adecuadas, grado de control metabólico, necesidad de insulinización o no y riesgo de hipoglucemia, necesidad de automonitorización de glucosa, capacidad de autogestión y nivel de educación terapéutica, presencia de otros tratamientos asociados, especialmente glucocorticoides o existencia de comorbilidades o complicaciones1. En este sentido, utilizar una check list protocolizada, como la que propone la SEMI puede ser de gran utilidad práctica (Figura 1)2.
En este sentido, los estándares del cuidado médico de la diabetes de la ADA (Asociación Americana de Diabetes) recogen en su última edición3 la recomendación de garantizar la seguridad de las prescripciones previas y nuevas, comunicando con prontitud a los profesionales de Atención Primaria los cambios de medicación, pruebas y estudios pendientes así como necesidades de seguimiento.
Continuidad de la atención en el medio ambulatorio
La progresiva generalización de las aplicaciones informáticas en la sociedad ha acercado al paciente con diabetes a las nuevas tecnologías, de manera que la afirmación de que “el hogar será el nuevo hospital” está cada vez más cerca. La monitorización continua de glucosa es un ejemplo paradigmático.
En el proceso de transición al alta, un profesional que tiene un papel clave es el profesional de enfermería comunitaria de enlace. Este periodo es un momento propicio para acordar acciones con la persona con diabetes en lo referente a estilos de vida, automanejo o cumplimiento terapéutico entre otros. La educación “terapéutica”, que así debe ser denominada, es una eficaz herramienta para el adecuado control de la persona con DM.
Otro aliado en este periodo de transición es el “paciente experto” empoderado y capaz de ayudar a la mejor comprensión y manejo de la enfermedad desde su perspectiva. En relación con ello se enmarca el asociacionismo, capaz de reducir hasta un 25 % las visitas a Atención Primaria y Urgencias, como ponía de manifiesto recientemente la Federación Española de Diabetes (FEDE) en su campaña de 2014 “Prescribe asociacionismo en diabetes”, bajo el lema “Humanización en cronicidad”.
El principal predictor de hipoglucemias graves en ancianos es el alta hospitalaria reciente4. Es bien conocida la mayor trascendencia de la hipoglucemia en ancianos, con una demora en la percepción de síntomas iniciales y un menor tiempo de reacción que en adultos jóvenes. Por ello, evitar las hipoglucemias en el periodo de transición al alta es un objetivo en sí mismo, debiendo priorizar fármacos con especial seguridad.
Tras una hospitalización es frecuente que el número de fármacos aumente. El 50 % de los pacientes muestran problemas de adherencia con los antidiabéticos dando lugar a complicaciones5. Y la realidad es que se gasta mucho tiempo, esfuerzo y dinero en estudiar los efectos de los fármacos, pero se presta poca atención al hecho de si el paciente los toma o no. Desarrollar estrategias para mejorar el cumplimiento, sin descuidar la deprescripción cuando sea necesaria, es una labor del médico de familia que recibe al paciente tras el alta.
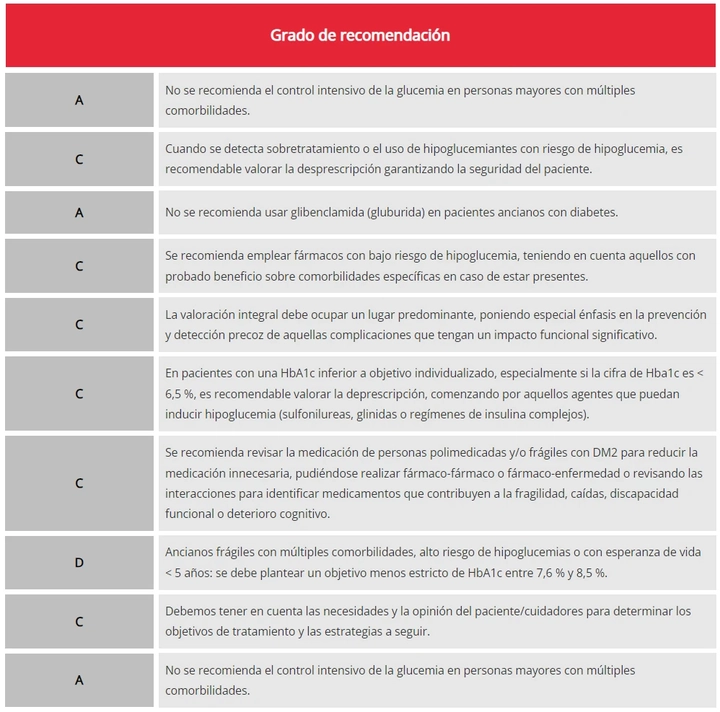
La Tabla 1 recoge las recomendaciones para la deprescripción de la redGDPS (red de Grupos de Estudio de la Diabetes en Atención Primaria de Salud) según su grado de recomendación6.
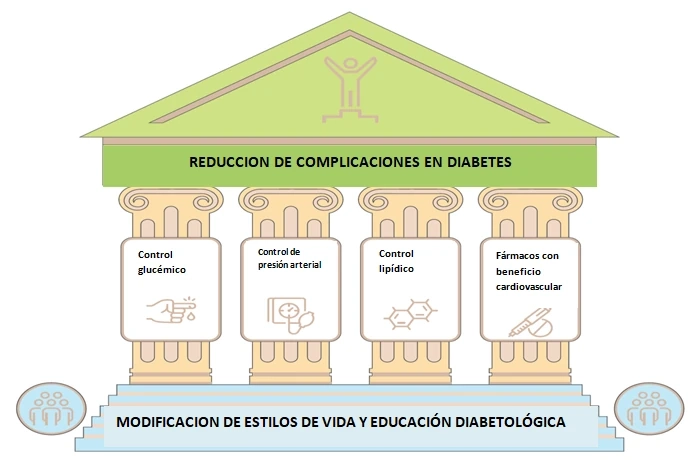
Según la ADA el manejo de la persona con DM se basa en cuatro pilares fundamentales: control glucémico, control de presión arterial, control lipídico y empleo de fármacos con beneficio cardiovascular y renal, que junto a las modificaciones del estilo de vida y educación diabetológica pueden reducir las complicaciones de la enfermedad (Figura 2)3.
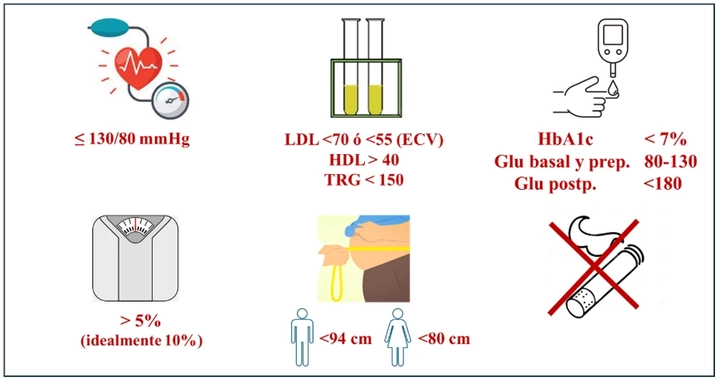
El médico de familia como referente del paciente debe optimizar su tratamiento para garantizar los objetivos de control (Figura 3)3. En este sentido, dos familias terapéuticas destacan por sus beneficios cardio-renal-metabólicos. Se trata de los iSGLT2 (inhibidores del cotransportador de sodio-glucosa de tipo 2) y los arGLP1 (análogos de los receptores del péptido similar al glucagón de tipo 1), capaces de contribuir al control metabólico, pérdida de peso y mejoría de otros factores de riesgo, frenar el deterioro renal o disminuir el riesgo de hospitalización por insuficiencia cardiaca en breve plazo.
Estrategias como los planes personales, cuadros de mandos o consultas monográficas o de alta resolución contribuyen al mejor manejo del paciente con diabetes en la transición al alta.
Resumen
- Una buena transición al alta exige una adecuada planificación del alta hospitalaria 24-48 horas antes
- Las nuevas tecnologías deben optimizarse en todos los niveles asistenciales para mejorar la coordinación en la transición al alta
- El periodo de la transición hospital-Atención Primaria (AP) es un momento crítico en el que la receptividad del paciente para acometer acciones de mejora es mayor
- La AP, en su papel de referente cercano del paciente, es el lugar idóneo para optimizar el tratamiento del paciente y dotarlo de herramientas que mejoren su cumplimiento
- La AP debe ofrecer un tratamiento holístico y precoz en las personas con diabetes garantizando el empleo de los fármacos que modifican el pronóstico y disminuyen las complicaciones, sin causar hipoglucemia
Bibliografía y referencias:
- Botana M, López-Fernández J, Merino-Torres J, Bellido V, en nombre del área de diabetes de la Sociedad Española de Endocrinología y Nutrición (SEEN) y con la colaboración del área de nutrición de la SEEN. Documento de transición al alta de las personas con diabetes. Consenso SEEN, SEMERGEN, SEMFYC, SEMG.
- Grupo de Diabetes, Obesidad y Nutrición de la Sociedad Española de Medicina Interna (SEMI). Check-List de los pacientes con DM2 previo al alta de Medicina Interna (SEMI).
- American Diabetes Association. Standards of medical care in diabetes–2024. Diabetes Care. 2024; 47 Suppl 1; S16: 302
- Gregory NS, Seley JJ, Darga SK, Galla N, Gerber LM, Lee JI. Strategies to prevent readmission in high-risk patients with diabetes: the importance of an interdisciplinary approach. Curr Diab Rep 2018; 18: 54
- Modi KD, Farishta F, Phatak S, Godbole SG, Banzal S. Adherence and Swallowing Experience with a Modified, Smaller-sized Tablet Formulation of Metformin and Glimepiride (SR) in Indian Patients with Type 2 Diabetes Mellitus. J Assoc Physicians India. 2019 Dec;67(12):44-49
- Urbina A y Aranbarri I. ¿CUÁNDO DEBEMOS DEPRESCRIBIR EN LAS PERSONAS POLIMEDICADAS CON DM2? En: Preguntas clínicas redGDPS.