¿Por qué no adelantarnos a la EPOC desde Atención Primaria?
Existen tres niveles de prevención, según el momento de la historia natural de la enfermedad en el que se realicen las actividades preventivas: primaria, secundaria y terciaria.
Prevención primaria1: está dirigida a evitar la aparición de una enfermedad o problema de salud, mediante el control de los agentes causales o los factores de riesgo. Por tanto, se realiza sobre las personas sanas. En el caso de la EPOC, consiste en evitar la exposición al tabaco2 (activa o pasiva) y a los gases tóxicos3 (exposición laboral y contaminación atmosférica).
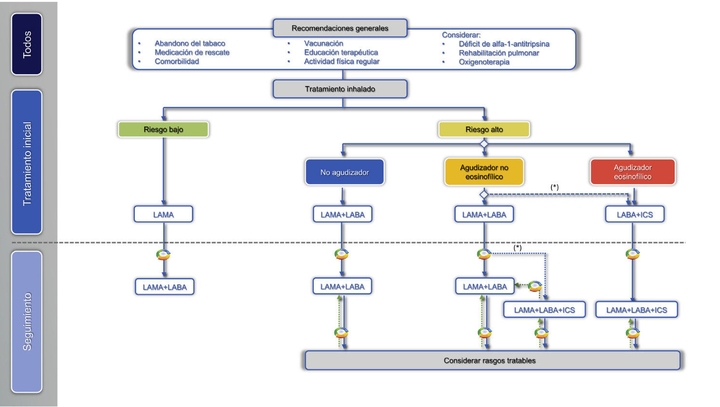
Prevención secundaria1: son las medidas dirigidas a detener o retrasar el progreso de una enfermedad que ya tiene una persona. Consisten en la detección, diagnóstico y tratamiento precoz de la enfermedad. En cuanto a la detección precoz de la EPOC, ya comentada en el post ¿Qué podemos hacer desde la medicina de familia para mejorar el tratamiento y el infradiagnóstico de la EPOC?, es imprescindible establecer programas de cribado para la población susceptible, a través de cuestionarios (COPD-PS), COP6 y peak-flow. El diagnóstico precoz es fundamental y para ello se requiere la implantación y la realización sistemática de la espirometría en periodos de edad especiales (paso al cupo de adultos, carnet de conducir, etc.) o en los reconocimientos médicos de las mutuas laborales, por ejemplo. En cuanto al tratamiento precoz, hay que diferenciar el no farmacológico: la vacunación de la gripe, neumococo y vacuna de tétanos-difteria-tosferina (Tdap) a los no vacunados en la adolescencia, actividad física y nutrición adecuada4; del tratamiento farmacológico: la vitamina D (reduce la tasa de exacerbaciones moderadas/graves en pacientes con niveles inferiores a 25 nmol/l)5, suplementos de calcio y otros (osteoporosis) y tratamiento farmacológico inhalado: LAMA, LABA, CI, SABA Y SAMA, que debemos utilizar según las guías de práctica clínica (GesEPOC y GOLD) (Figura 1 y 2).
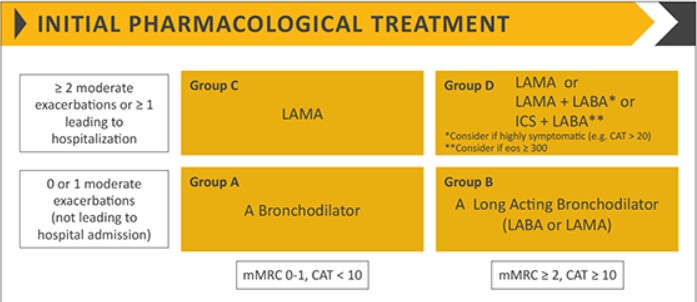
En general, los broncodilatadores de corta acción de rescate deben ser prescritos a todos los pacientes para el alivio inmediato de los síntomas. El tratamiento basal de los pacientes EPOC son los broncodilatadores y la mayoría de ellos, la doble broncodilatación6. Pacientes de bajo riesgo y asintomáticos deben mantener el tratamiento. Los corticoides inhalados deben añadirse al tratamiento cuando los eosinófilos sean superiores a 300 céls/µl y probablemente a dosis bajas por encima de 100, sobre todo en pacientes exacerbadores. La triple terapia con LABA/LAMA/CI está indicada sobre la doble LAMA/LABA y LABA/CI en pacientes exacerbadores y los últimos estudios han demostrado que disminuye el número de exacerbaciones moderadas/graves y la mortalidad7.
Prevención terciaria1: es aquella que se lleva a cabo con el fin de prevenir, retardar o reducir las complicaciones y secuelas de una enfermedad que ya tiene la persona. El objetivo es mejorar la calidad de vida del paciente. Ejemplos de ello son: la rehabilitación pulmonar (la guía GOLD recomienda la rehabilitación pulmonar para los grupos de pacientes B a D), que alivia la disnea y la fatiga, mejora la función emocional y aumenta la sensación de control8; la oxigenoterapia y el soporte ventilatorio (mantener una saturación arterial de oxígeno, SaO2, igual o superior a 90%)4; la cirugía (bullectomía, cirugía de reducción del volumen pulmonar y el trasplante de pulmón)9 y los cuidados paliativos (los analgésicos opioides y benzodiazepinas, los ventiladores, la estimulación eléctrica neuromuscular y la vibración de la pared torácica pueden aliviar la disnea)4.
Bibliografía y referencias:
- Tipos de prevención y sus objetivos - MSD Salud.
- Gratziou C. Respiratory, cardiovascular and other physiological consequences of smoking cessation. Curr Med Res Opin. 2009 Feb;25(2):535-45.
- Public Health England. Improving outdoor air quality and health: review of interventions. March 2020 [internet publication].
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. 2021 [internet publication].
- Jolliffe DA, Greenberg L, Hooper RL, et al. Vitamin D to prevent exacerbations of COPD: systematic review and meta-analysis of individual participant data from randomised controlled trials. Thorax. 2019 Apr;74(4):337-45.
- Miravitlles M, Calle M, Molina J, et al. Guía Española de la EPOC (GesEPOC) 2021: Actualización Tratamiento farmacológico de la EPOC estable. Arch Bronconeumol. 2021:S0300-2896(21)00103-4. Article in press.
- Lipson DA, Barnhart F, Brealey N, et al. Once-daily single-inhaler triple versus dual therapy in patients with COPD. N Engl J Med. 2018 May 3;378(18):1671-80.
- McCarthy B, Casey D, Devane D, et al. Pulmonary rehabilitation for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2015;(2):CD003793.
- van Agteren JE, Carson KV, Tiong LU, et al. Lung volume reduction surgery for diffuse emphysema. Cochrane Database Syst Rev. 2016 Oct 14;(10):CD001001.