Biomarcadores en enfermedad pulmonar obstructiva crónica (EPOC): utilidad de la eosinofilia
Dr. Fernando María Navarro i Ros | Medicina Familiar y Comunitaria
Centro de Salud Ingeniero Joaquín Benlloch, Valencia
Tras la pasada reunión del Programa AAP en Barcelona, agradezco la gran asistencia y magnífica participación. Quedaron diversas cuestiones que responder, entre ellas la más reiterada fue la de aclarar la utilidad de los eosinófilos en sangre periférica (eosinofilia en adelante) en el tratamiento de la EPOC. En esta entrada despejaremos las principales dudas y daremos sentido práctico a este biomarcador.
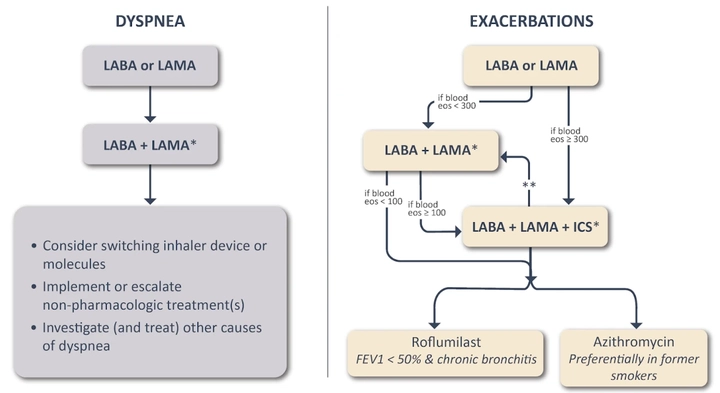
En la actualización GOLD 20231 se plantea el seguimiento de los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) en base a dos circunstancias predominantes (Figura1):
- Disnea
- Exacerbaciones
La persistencia del síntoma o la presencia de determinados biomarcadores (eosinofilia) determinan el tratamiento que vamos a elegir para el paciente ya que la respuesta va a variar de forma sustancial.
**Considerar la desescalada de corticoides inhalados si hay neumonía u otros efectos secundarios considerables. En caso de eosinofilia en sangre > 300 células/μl es más probable que la desescalada se asocie al desarrollo de exacerbaciones
Desde el punto de vista de la disnea, si un paciente con EPOC en tratamiento con un broncodilatador persiste sintomático, escalaremos el tratamiento a una doble broncodilatación. Sin embargo, en determinadas situaciones se recomendaría de una forma consistente la adición al tratamiento de un corticoide inhalado:
- Historial de exacerbaciones u hospitalizaciones por EPOC
- 2 o más exacerbaciones moderadas de EPOC por año
- Eosinófilos en sangre periférica de más de 300 células/μl
- Historial de asma o concomitancia
El resto de escenarios quedan resumidos en la Figura 2:
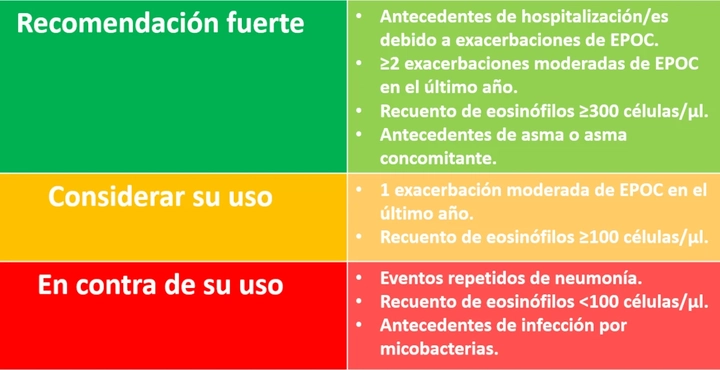
* Tener en cuenta que los eosinófilos en sangre deben considerarse como un continuo; los valores citados representan puntos de corte aproximados; es probable que los recuentos de eosinófilos fluctúen.
Vemos por tanto, que tras una exacerbación o ante una persistencia de síntomas debe considerarse una triple terapia si se aprecia una eosinofilia de superior a 300 células/μl, de la misma forma que en un paciente con doble broncodilatación LABA+LAMA que persiste con exacerbaciones, se debe considerar la adición de un corticoide inhalado escalando a una triple terapia si tiene eosinofilia ≥100 cels/μl.
Se intuye una relación entre eosinofilia y exacerbaciones en EPOC
Hay estudios que relacionan este biomarcador con parámetros inflamatorios tipo 2 en vía aérea (eosinófilos en vía aérea e interleukina 2 entre otros) también presentes en otras patologías como el asma2. Se conoce de forma consistente la relación entre la eosinofilia en sangre y la presencia de eosinófilos en esputo en asma, no ocurre de la misma forma en EPOC, ya que esta relación no es tan evidente, la presencia de eosinofilia suele traducirse por inestabilidad clínica, aunque se ha visto en determinadas cohortes aproximadamente 1 de cada 5 pacientes tienen ≥300 cels/μl3. Esta circunstancia está condicionada por comorbilidades o diferentes situaciones clínicas4 (edad, fármacos, parasitosis...). Lo interesante en este punto es lo que clínicamente significa la presencia de este marcador:
- En poblaciones seleccionadas estudios longitudinales de individuos con EPOC (y que persisten fumadores) se apreció que la presencia de cifras elevadas de eosinófilos (≥300 cels/μl) se relacionan un riesgo aumentado de exacerbación5
- La buena respuesta a corticoesteroide inhalado (CI) y fármacos biológicos, diversos estudios muestran que en general va a existir un beneficio de añadir un CI al tratamiento en individuos con EPOC exacerbadores6:
- Tratados con broncodilatadores y con eosinofilia ≥100 cels/μl ya que va a resultar en una disminución del riesgo de exacerbación.
- Tratamiento de forma inicial con triple terapia (LABA+LAMA+CI) en EPOC con eosinofilia de ≥300 cels/μl. Cabe destacar que el del CI beneficio deja de ser evidente en individuos con eósinofilos < 100 cels/μl, esto sucede porque la reducción de exacerbaciones respecto al tratamiento broncodilatador o el tratamiento con LABA+CI, empieza a ser significativo en este punto de corte6 y más evidente con eosinofilia ≥300 cels/μl (Figura 3).
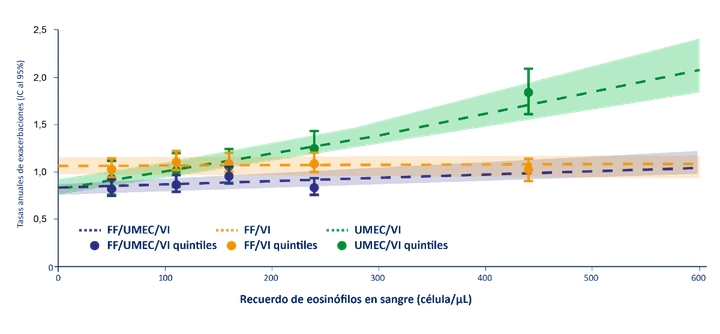
Tras esta breve revisión podemos concluir que el recuento de eosinófilos en sangre periférica tiene en EPOC dos utilidades clave para la practica clínica diaria:
- Se relaciona con el riesgo futuro de exacerbación
- Indica la adecuada respuesta a corticoides inhalados
Bibliografía y referencias:
- Osorio J. Novedades que aporta GOLD 2023. Rep en la Red; 2023.
- Oishi K, Matsunaga K, Shirai T, Hirai K, Gon Y. Role of Type2 Inflammatory Biomarkers in Chronic Obstructive Pulmonary Disease. J Clin Med. 2020;9(8): 2670.
- Suzuki M, Makita H, Konno S, Shimizu K, Kimura H, Kimura H et al. Asthma-like features and clinical course of chronic obstructive pulmonary disease. An analysis from the Hokkaido COPD cohort study. Am J Respir Crit Care Med. 2016;194(11): 1358–1365.
- Pignatti P, Visca D, Cherubino F, Zampogna E, Lucini E et al. Do blood eosinophils strictly reflect airway inflammation in COPD? Comparison with asthmatic patients. Respir Res. 2019;20(145).
- Yun JH, Lambs A, Chase R, Singh D, Parker MM, Saferali A et al. Blood eosinophil count thresholds and exacerbations in patients with chronic obstructive pulmonary disease. J Allergy Clin Immunol. 2018;141(6): 2037-2047.
- Pascoe S, Barnes N, Brusselle G, Compton C, Criner GJ, Dransfield MT et al. Blood eosinophils and treatment response with triple and dual combination therapy in chronic obstructive pulmonary disease: Analysis of the IMPACT trial. Lancet Respir. Med. 2019;7(9): 745–756.
