EPOC en tiempos de COVID-19 en Atención Primaria (Parte 1): un diagnóstico de exclusión
Dr. José Manuel Helguera Quevedo | Medicina Familiar y Comunitaria
Centro de Salud Bezana, Cantabria
La espirometría es, hoy por hoy, la prueba ineludible para objetivar el diagnóstico de enfermedad pulmonar obstructiva crónica, si bien tanto GOLD1 como GesEPOC2, las dos guías más utilizadas en la actualidad, recomiendan no basar exclusivamente en una espirometría el diagnóstico de una enfermedad que es crónica, generalmente progresiva e incurable.
Las recomendaciones se resumen en la Figura 1.
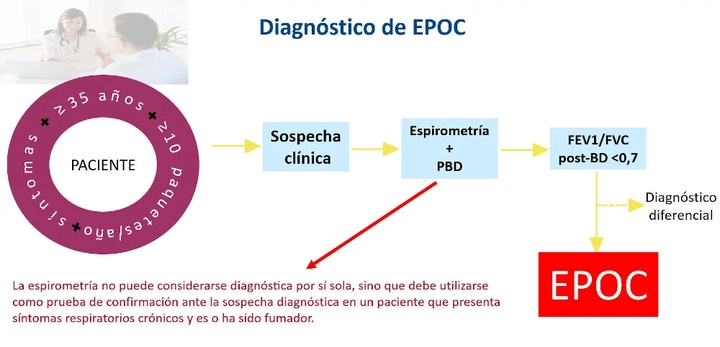
Partiendo de una sospecha clínica (paciente con 35 o más años, con síntomas como disnea, y con exposición actual o pasada a tabaco, con un índice tabáquico de al menos 10 paquetes-año) estaríamos en disposición de plantear una espirometría con prueba broncodilatadora e iniciar el proceso diagnóstico.
Se plantea en la actualidad la recomendación de no realizar espirometrías en centros sin una adecuada protección de la COVID-19. Esto coloca al médico de atención primaria en una encrucijada, a la hora de poder diagnosticar correctamente a pacientes con una elevadísima mortalidad prevista (hasta del 50% a 10 años)3,4, y que además demandan asistencia por encontrarse sintomáticos.
Mi recomendación inicial en este contexto, que abro a debate con su publicación en esta plataforma, sería la de continuar el algoritmo sin hacer la espirometría inicial hasta que sea posible tras controlar o paliar la amenaza de la pandemia, y tras la sospecha clínica, realizar un detallado diagnóstico diferencial1,2, para lo que sí disponemos de medios en la mayoría de casos, y hacer un diagnóstico de EPOC fundamentalmente dirigido al tratamiento de la disnea, terapéutica antitabaco, y refuerzo del ejercicio y medidas higiénico-dietéticas desde atención primaria.
El paciente con sospecha de EPOC verá controlados los síntomas que lo traen a consulta, y el médico no permitirá que la imposibilidad de realización de una prueba diagnóstica temporalmente, lastre la importantísima labor preventiva de posibles agudizaciones futuras, ingresos y deterioro clínico que podrían producirse sin su intervención.
Los fármacos por vía inhalatoria serían de entrada los ideales para esta actitud terapéutica, por su inmediata biodisponibilidad y mínima actividad sistémica.
Recomiendo al lector la revisión de la segunda parte de este post, donde planteo la actitud a seguir al inicio del tratamiento en función del riesgo futuro estimado de la enfermedad.
Bibliografía y referencias:
- Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2019.
- Grupo de Trabajo de GesEPOC. Guía de Práctica Clínica para el diagnóstico y tratamiento de pacientes con enfermedad pulmonar obstructiva crónica (EPOC) — Guía Española de la EPOC (GesEPOC). Arch Bronconeumol 2012;48(Supl 1):2–58
- National Clinical Guideline Centre. Chronic obstructive pulmonary disease: management of chronic obstructive pulmonary disease in adults in primary and secondary care. 2010. London: National Clinical Guideline Centre.
- O'Donnell DE, Aaron S, Bourbeau J, et al. Canadian Thoracic Society recommendations for management of chronic obstructive pulmonary disease — 2007 update. Can Respir J 2007;14(Suppl B):5–32B
